Hauptinhalt:
Ansatzpunkte zur Bekämpfung der COVID-19-Pandemie

In diesem Live-Dokument betrachten wir Punkte, an denen die COVID-19-Pandemie erfolgreich bekämpft werden kann. Diese Punkte schließen die Vermeidung von Infektionen ein, sowie die Impfung, Wechselwirkungen mit anderen Themen sowie nützliche Szenarios und Strategien, und auch die relative Bedeutung, die der Bekämpfung von COVID-19 im Vergleich zu anderen globalen Herausforderungen beigemessen werden sollte. Dies zu verstehen kann eine bessere Prioritätensetzung bei den Anstrengungen zur Bekämpfung der Pandemie ermöglichen und auf die wirkungsvollsten Strategien hindeuten.
Einführung
Welche Priorität sollten wir der Bekämpfung von COVID-19 einräumen?
Befunde and Empfehlungen
Es gibt Infektionskrankheiten, die mehr oder weniger ansteckend sowie mehr oder weniger tödlich als COVID-19 sind. Was COVID-19 jedoch so gefährlich macht, ist die Tatsache, dass es sich um eine neu aufgetretene Viruskrankheit handelt und es daher keine bestehende Immunität bei Menschen gab. COVID-19 könnte schnell einen Großteil der Weltbevölkerung infizieren, viel mehr als jede andere Infektionskrankheit. Ein Worst-Case-Szenario legte nahe, dass sich ohne Gegenmaßnahmen 90 % der Weltbevölkerung hätten infizieren können (1).
Solch eine Entwicklung kann schnell vonstattengehen, mit einem durchschnittlichen Zeitraum von 4-8 Tagen, bis eine infizierte Person andere Personen ansteckt (1).
(1) Park et al.
Weitere Unsicherheiten und Risiken ergeben sich aus der Tatsache, dass eine neu auftretende Krankheit höhere Mutationsraten aufweist, die zu mehr oder weniger schädlichen Stämmen führen können. Dies ist der Fall bei den Varianten, die ältere Stämme verdrängen, wie die Varianten Alpha bis Omikron - von letzterer wird angenommen, dass sie möglicherweise viermal so ansteckend ist und eine zusätzliche Impfdosis erfordert (1). Die Mutationen gehen sogar so weit, dass Genesene nur einen geringe natürliche Immunität durch eine Infektion mit einem älteren Stamm des Virus haben und die Wirksamkeit von Impfstoffen mit jeder größeren Variante abnimmt (1).
(1) Zur Alpha-Variante (B.1.1.7, zuerst in Großbritannien beobachtet, etwa 71 % ansteckender als der vorige Stamm): PHE, S. 10; ECDC. Zur Beta-Variante (B.1.351, erstmals in Südafrika beobachtet): Abdool Karim; WHO. Zur Gamma-Variante (P.1, entstanden in Brasilien): Faria et al. 2021. Zur Delta-Variante (B.1.617.2, erstmals in Indien beobachtet): CDC 2021. Zur Omikron-Variante (B.1.1.529, entstanden im Südlichen Afrika): WHO 2021, Andrews et al. 2021, ECDC 2021 (zu Impfungen und vorherigen Infektionen), Ferguson et al. 2021, HKU Med 2021, Lu et al. 2021, Burki 2021 (Replikationsrate des ursprünglichen Stamms von SARS-CoV-2: 2,5; Delta-Variante: knapp 7; Omikron-Variante: möglicherweise 10), Liu et al. 2021.
COVID-19 tötet millionenfach. Die Pandemie hat im Jahr 2020 weltweit 1,78-1,80 Millionen bestätigte Todesfälle verursacht (1). Bis Ende 2021 ist diese Zahl auf 5,41-5,45 Millionen angewachsen (2). Bis April 2021 wird sie voraussichtlich auf 6,59 Millionen steigen, selbst mit den aktuellen Gegenmaßnahmen und Impfplänen (3). Einschließlich nicht registrierter Fälle wird die globale Zahl der Todesopfer auf 12,6 Millionen Ende 2021 geschätzt, mit einem voraussichtlichen Anstieg auf 13,9 Millionen bis April 2022 (4). Eine weitere Schätzung der gesamten Todesfälle - bestätigte und unbestätigte - umfasst sogar 18,6 Millionen bis Ende 2021 (5).
(1) WHO, JHU, Stand 30.12.2020.
(2) WHO 2021 (5,41 Millionen), JHU 2021 (5,43 Millionen), Worldometer 2021 (5,45 Millionen), Stand 31.12.2021.
(3) IHME 2021 (projection of reported deaths, Unsicherheitsintervall 6.27-7.00 Millionen, ausgehend von einer Modellberechnung von 5,89 Millionen bestätigten Fällen am Ende von 2021, Unsicherheitsintervall 5,85-5,91 Millionen).
(4) IHME 2021 (total deaths, Unsicherheitsintervall 9,00-18,3 bzw. 10,0-20,3 Millionen).
(5) The Economist 2021 (95-%-Konfidenzintervall 11,7-21,7 Millionen).
Projektion der weltweiten COVID-19-Todesfälle bis April 2022
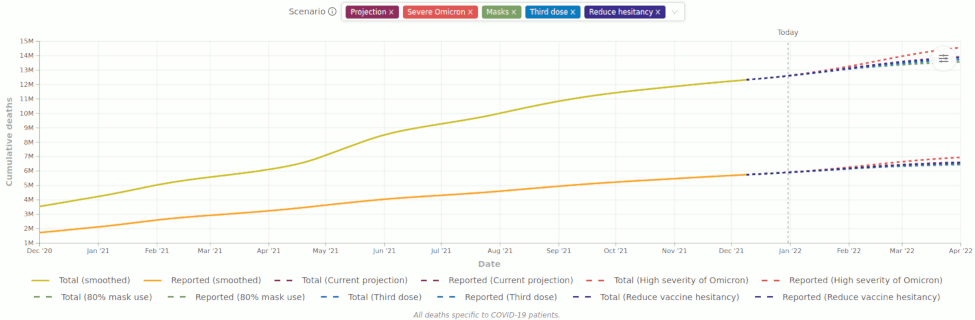
Quelle: IHME 2021 (Aktualisierung alle zwei Wochen).
Diese Zahlen beinhalten auch die nicht diagnostizierten Fälle, aber nicht die negativen Auswirkungen von COVID-19 auf andere Gesundheitsprobleme. Auch so übersteigt die Zahl der Todesfälle pro Jahr bei weitem diejenigen aller anderen Infektionskrankheiten (einschließlich Lungenentzündung/Infektionen der unteren Atemwege, Tuberkulose, Hepatitis, HIV/AIDS oder Malaria). Die jährlichen Todesfallzahlen sind ebenfalls höher als die der Unterernährung bei Kindern. Sie ähneln denen der Luftverschmutzung im Freien im Jahr 2020, das den Aufbau der Pandemie einschloss, waren aber 2021 sehr viel höher (1). Die Auswirkungen übersteigen auch diejenigen aller anderen globalen Probleme, die von der Zusammenstellung von Global2030 abgedeckt werden, wie z. B. Neugeborenensterblichkeit oder unsicheres Trinkwasser (s. das nachfolgende Diagramm) (2).
(1) GBD, WHO - zu beachten ist, dass diese Schätzungen nicht registrierte Todesfälle berücksichtigen.
(2) Themen werden in die Zusammenstellung von Global2030 einbezogen, wenn sie aus dem begrenzten Zugang zu lebenswichtigen Ressourcen - wie Nahrung, saubere Luft oder Gesundheitsversorgung - resultieren und nicht vom betroffenen Individuum selbst gelöst werden können, sondern durch organisierte menschliche Aktivitäten, wie z. B. medizinische Intervention oder staatliche Politik, tatsächlich reduziert werden können.
Registrierte und gesamte COVID-19-Todesfälle 2020 und 2021 im Vergleich zu
gesamten Todesfällen durch andere große globale Herausforderungen 2019
(in Millionen)
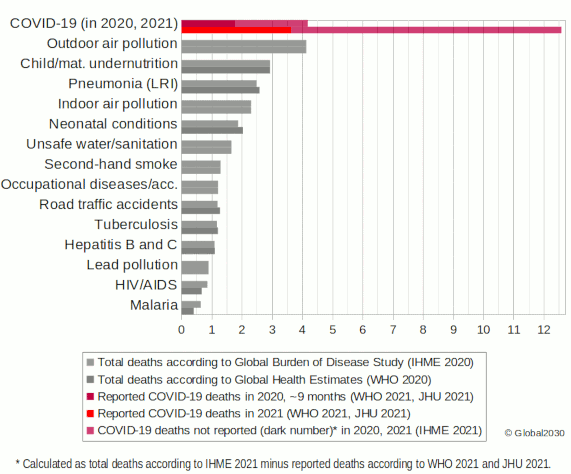
Quellen: IHME GBD 2020, WHO GHE 2020, WHO 2021, JHU 2021, IHME 2021.
Allerdings hätte die Zahl der Todesfälle durch COVID-19 noch weit höher ausfallen können, wenn keine starken Gegenmaßnahmen ergriffen worden wären. Worst-Case-Szenarios, die keine Gegenmaßnahmen annahmen, zeigten ein Mehrfaches an möglichen Todesfällen im zweistelligen Millionenbereich, ähnlich dem Blutzoll der Grippepandemie von 1918/19 ("Spanische Grippe") (1). Daher ist es angemessen, dass Länder COVID-19 als die drängendste globale Herausforderung behandeln.
Die Auswirkungen von COVID-19 auf den Menschen können nicht nur durch Maßnahmen der Eindämmung und Abriegelung reduziert werden, sondern jetzt auch - zu geringeren gesellschaftlichen und wirtschaftlichen Kosten - durch das größte Impfprogramm der Menschheitsgeschichte. Jedoch sind die COVID-19-Impfprogramme mit einigen Hindernissen konfrontiert, da sie in einem bisher unbekannten Ausmaß global ausgedehnt und wiederholt werden müssen.
(1) Walker et al.
Vorbeugung
Wie wird COVID-19 übertragen und wie können wir seine Übertragung verhindern?
COVID-19 kann von Mensch zu Mensch übertragen werden über
- Atemtröpfchen, die durch Husten, Niesen, Lachen, Schreien, Singen oder Sprechen freigesetzt werden (1)
- Aerosole, die auf die gleiche Weise und zusätzlich durch Ausatmen freigesetzt werden, oder die durch Tröpfchen gebildet werden, die durch Verdunstung geschrumpft sind; sie ermöglichen eine Übertragung von COVID-19 über die Luft bis zu mehreren Metern oder Raumgröße (2) und sind wahrscheinlich mindestens drei Stunden lang infektiös (3) (4)
- und Kontakt zu Lippen, Nase oder Augen, z. B. durch Hände, die mit dem Virus kontaminiert wurden, bei einem Händedruck oder von einer durch Tröpfchen oder Berührung kontaminierten Oberfläche (5).
(1) ECDC; WHO, S. 1; Hamner et al.
(2) Morawska et al.
Aerosole bestehen aus kleinen Tröpfchen, die länger als größere Tröpfchen in der Luft schweben und Luftströmungen folgen können.
(4) Tellier et al. (Terminologie); Chirico et al., Lednicky et al., Santarpia et al., Bahl et al., Prather et al., Morawska et al., Asadi et al., Mittal et al. , National Academy of Sciences, Liu et al., Anderson et al., Stadnytskyi et al., Li et al., Chen et al., Ma et al.
(5) ECDC.
Eine Kontamination der folgenden Materialien kann für verschieden lange Zeiträume infektiös bleiben:
- Papier für weniger als 3 Stunden
- Pappe 1 Tag
- behandeltes Holz und Stoff (Gewebe) weniger als 2 Iage
- Stahl 2-6 Tage und
- Kunststoffoberflächen 3-6 Tage (van Doremalen et al., Chin et al.).
Diese Übertragungswege können verhindert werden durch
- das Tragen von Gesichtsmasken (Mund-Nase-Schutz), die sowohl die/den Träger(in) als auch andere vor kontaminierten Tröpfchen und Aerosolen schützen (1). Es gibt verschiedene Arten von Gesichtsmasken:
- N95-, FFP2- oder FFP3-Masken haben eine Wirksamkeit von 92,8-99,9 %, wenn sie korrekt angepasst werden, anderenfalls liegt die Schutzwirkung unter 70 % (2).
- Chirurgische Masken haben eine Wirksamkeit von 75-94,5 %, wenn sie korrekt angepasst werden, sonst unter 70 % (3). -
Die Allgemeinbevölkerung von Hongkong nutzte Gesichtsmasken zu 96,6 % und hatte eine um 82,7-95,7 % niedrigere Inzidenzrate von COVID-19 im Vergleich zu den wichtigsten Ländern, die keine Masken tragen (4).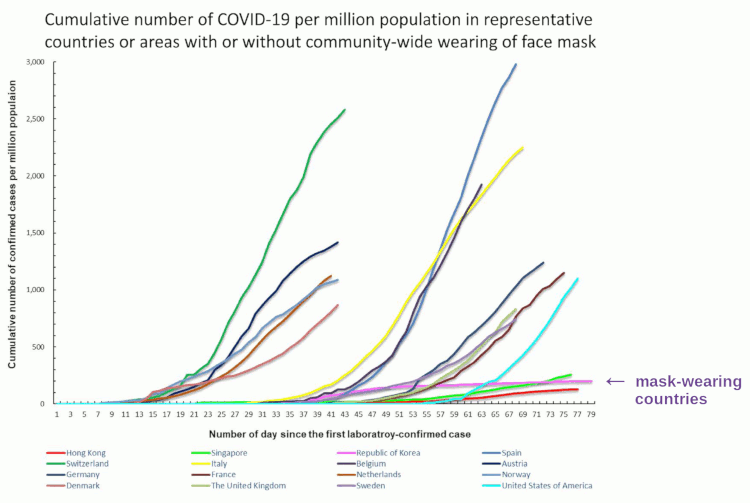 Quelle: Chi-Chung et al. (April 2020), S. 111.
Quelle: Chi-Chung et al. (April 2020), S. 111.
- Stoffmasken haben verschieden hohe Wirksamkeiten gegen die Übertragung des COVID-19-Virus, von 25 bis 89 %, je nach verwendetem Material. Wenn kein Nasenbügel integriert ist, ist die Schutzwirkung sogar geringer - eine Leckage von 1 % halbiert in etwa die Filtrationsleistung (5).
- Masken mit einem Ventil schützen nur die/den Träger(in) (6).
- Das Tragen eines Augenschutzes oder Gesichtsschutzes (7) oder einer (großen) Brille (8) kann eine Infektion mit dem Virus über das Auge verhindern.
- Abstand halten mit 1,5-2 Metern oder mehr (9); dies hilft allerdings nicht in Räumen mit Aerosolen (10)
- Gutes Lüften in geschlossenen Räumen (11)
- Hustenhygiene durch Husten in ein Tuch, den Ellbogen oder ein nicht wiederzuverwendendes Taschentuch (12)
- Händehygiene durch Vermeiden von Händeschütteln, Vermeiden des Berührens von durch andere benutzten Griffen, Vermeiden des Berührens des Gesichts und regelmäßiges und gründliches Händewaschen mit Seife oder Desinfektionslösung (13)
- Anwendung von Desinfektionsmitteln auf kontaminierten Oberflächen (14)
- und nicht zuletzt die Reduzierung der Häufigkeit und Dauer direkter Kontakte zu anderen Personen, insbesondere zu solchen, die die oben genannten Präventionsmaßnahmen nicht praktizieren (15).
(1) van der Sande et al. (2008), IHME, u.a.
(2) Wirksamkeit von N95-, FFP2- oder FFP3-Masken nach verschiedenen Studien:
- 99,8 % Wirksamkeit gegen Influenzaviren, wenn sie gut angepasst werden, sonst 64,5 % (Noti et al. [2012]) - Influenzaviren haben eine ähnliche Größe wie SARS-CoV-2, etwa 100 nm (Zhu et al.)
- 96 % Schutz vor Infektion (95-%-Bestimmtheitsintervall 70-99,6 %; Chu et al., S. 1980)
- 92,8 % Schutz vor klinischen Erkrankungen (bei 57%iger Einhaltung des Tragens der Maske; MacIntyre et al., S. 963)
- 99,9 % (±0,1 %) materielle Filtrationsleistung für Aerosolpartikel 0,3-6 µm bei verschiedenen Durchflussraten (Konda et al., Tabellen 1 und S1).
(3) Wirksamkeit von chirurgischen Masken nach verschiedenen Studien:
- Kein eindeutiger Unterschied in der Effektivität von chirurgischen Masken und N95-Masken in einer großen Studie (relatives Risiko zwischen +18 % und -14 %) (Radonovich et al. [2019])
- 94,5 % Wirksamkeit gegen Influenzaviren, wenn gut angepasst, sonst 68,5 % (Noti et al. [2012])
- 85,8-100 % geringerer Nachweis von Coronaviren und Influenzaviren in Tröpfchen oder Aerosolen (Leung et al., berechnet aus Tabelle 1b - der Mittelwert dieses Bereichs [92,9 %] wurde für den im Haupttext dargestellten Bereich [75-94,5 %] verwendet)
- 82,9 % Schutz vor klinischen Erkrankungen (bei 66 % Befolgung der Maskenpflicht; MacIntyre et al., S. 963)
- 75 % weniger Infektionen mit COVID-19 selbst nach 4 Tagen konstanter Exposition (Chan et al.)
- 81 % (±1 %) bis 99,6 % (±0,1 %) materielle Filtrationsleistung für Aerosolpartikel 0,3-6 µm bei unterschiedlichen Flussraten (Konda et al., Tabellen 1 und S1).
(4) Chi-Chung et al., berechnet aus Tabelle 1, Bereich des Wertes 96,6 %: 95,7-97,2 %.
(5) Materielle Filtrationskapazität bei verschiedenen Flussraten für Partikel von 300 nm bis 6 µm (das Minimum ist geeignet für Aerosolpartikel, die SARS-CoV-2 enthalten, welches 60-140 nm misst [Zhu et al.]):
- 82-96 % für 3-lagige Baumwollsteppdecke
- 59-73 % für Chiffon
- 44-54 % für Flanell
- <30-51 % für Satin (Polyester)
- 5-55 % für typische Baumwolle (80 Fäden pro Zoll, TPI)
- 25 % (±3 %) für Kunstseide
(Konda et al., Tabellen 1 und S1, S. 6342, 6344 - für den im Haupttext dargestellten Bereich [25-89 %] wurden die Mittelwerte für jedes Material berücksichtigt).
(6) Verma et al.
(7) 66 % Schutz (95-%-Sicherheitsintervall 48-78 %, Chu et al., Tabelle 2, S. 1981). In einem Experiment halbierte die Kombination von N95-Masken mit Augenschutz die Infektionen durch Influenza-Viren (die eine ähnliche Größe wie SARS-CoV-2 haben) (Bischoff et al. [2011]).
(8) 5,8 % der COVID-19-Patienten in Hubai trugen täglich eine Brille, während es in der lokalen Bevölkerung etwa 31,5 % waren (Zeng et al.).
(9) Bei einem Abstand von weniger als 1 m beträgt das Risiko einer Infektion 12,8 % und sinkt bei oder über 1 m auf 2,6 % (1,3-5,3 %), während eine Verlängerung des Abstands von 1 m auf 2 m das Risiko etwa halbiert (Chu et al., Tabelle 2, S. 1980).
(10) Bahl et al., Jayaweera et al.
(11) ECDC, Ong et al., Somsen et al.
(12) CDC (2009).
(13) Mittal et al.: "Seifenmoleküle ... zerlegen die Lipidhülle des Virus und deaktivieren es dadurch".
(14) Desinfektionsmittel deaktivieren SARS-CoV-2 innerhalb von 5 Minuten vollständig (Chin et al.).
(15) CDC.
Wenn diese Präventivmaßnahmen kombiniert werden, sind sie für die Reduktion der Virusübertragung wirksamer.
Zum Beispiel zeigte in einer Studie Handhygiene allein keine signifikante Wirkung, aber die Kombination von Händewaschen und Gesichtsmasken reduzierte die Übertragung von Influenzaviren (die eine ähnliche Größe wie SARS-CoV-2 haben) (Wong et al.).
Die Maßnahmen sind in vielen Präventionsplänen von Unternehmen und Institutionen sowie in staatlichen Richtlinien zur Bekämpfung von COVID-19 enthalten.
Bereits im Februar 2020 hat Südkorea damit begonnen, Millionen von Gesichtsmasken an die Bevölkerung zu verteilen (ABC News), was mit einer Abflachung der Epidemiekurve verbunden war (Chi-Chung et al., S. 113).
Zu Beginn der Pandemie war in westlichen Ländern eine gewisse Zurückhaltung zu beobachten, Gesichtsmasken zu tragen oder außerhalb von medizinischen Einrichtungen zu empfehlen. Überlegungen zur Sicherstellung einer ausreichenden Versorgung des medizinischen Personals kollidierten jedoch mit Überlegungen zur Verhinderung von Infektionen durch das Tragen von Gesichtsmasken seitens anderer Personen. "Vielleicht wäre es auch vernünftig, Personen in Quarantäne zu empfehlen, Gesichtsmasken zu tragen, wenn sie aus irgendeinem Grund das Haus verlassen müssen, um eine mögliche asymptomatische oder präsymptomatische Übertragung zu verhindern. Darüber hinaus sollten gefährdete Bevölkerungsgruppen, wie ältere Erwachsene und Personen mit Grunderkrankungen, Gesichtsmasken tragen, wenn dies möglich ist." "Da es Hinweise darauf gibt, dass COVID-19 bereits vor dem Auftreten von Symptomen übertragen werden kann, könnte die Übertragung in der Gemeinschaft reduziert werden, wenn jede(r), auch Personen, die infiziert, aber asymptomatisch und ansteckend sind, Gesichtsmasken trägt." (1) Angesichts der weit verbreiteten Evidenz, die die Verwendung von Gesichtsmasken nahelegt, wurde ihre Nutzung schließlich für die allgemeine Bevölkerung empfohlen. Ein wichtiger Grund dafür ergibt sich aus der Tatsache, dass infizierte Personen ansteckend werden, bevor sie Symptome entwickeln (2), und manchmal auch ganz ohne diese zu entwickeln (3). Dies gilt für Kinder, Jugendliche und Erwachsene (4). Man weiß also nicht, wer das Virus übertragen kann, einschließlich einer/einem selbst.
(1) Feng et al. (eig. Übers.)
(2) HIQA.
(3) Mit durchschnittlich 17-36 %, Byambasuren et al., Poustchi et al.
(4) ECDC.
Querverbindungen
Wie können wir die Auswirkungen auf andere globale Herausforderungen und auf deren Ziele verhindern oder reduzieren?
Tuberkulose: Der Lockdown zur Reduktion von COVID-19 hatte einen positiven Effekt, der zeitweilig zu einer geringeren Übertragung der Tuberkulose führte. Dieser Effekt würde jedoch durch eine 3-monatige Aussetzung der Tuberkulosedienste mehr als aufgewogen, gefolgt von weiteren 10 Monaten, um die Dienste wieder zu normalisieren, was in den nächsten 5 Jahren zu zusätzlichen 1,20 Millionen Tuberkulosefällen führen würde. Diese negativen Auswirkungen könnten durch eine schnelle Wiederherstellung der Tuberkulosedienste und gezielte Interventionen gemildert werden (1).
(1) Cilloni et al.
Malariaprävention: Während die meisten Malariapräventionsdienste 2020 Fortschritte machen konnten, könnte bereits eine 25-prozentige Unterbrechung des Zugangs zu einer wirksamen Malariabehandlung in Afrika südlich der Sahara zu 46.000 zusätzlichen Todesfällen führen (1).
(1) WHO.
Behandlungsdienste: Die COVID-19-Pandemie führte zu einer teilweisen oder vollständigen Unterbrechung der Behandlungsdienste für Bluthochdruck (in 53 % der 163 WHO-Mitgliedstaaten), Diabetes und diabetesbedingte Komplikationen (49 %), Krebs (42 %) und Herz-Kreislauf-Notfälle (31 %) (1).
(1) WHO.
Nahrungsmittelsicherheit: Aufgrund von COVID-19 wurde eine Verdoppelung der Zahl der Menschen prognostiziert, die in Ländern mit niedrigem und mittlerem Einkommen von Nahrungsmittelkrisen betroffen sind - auf etwa 265 Millionen bis Ende 2020 (1).
(1) WFP.
Armut: Es wurde wegen COVID-19 ein Absinken von 71-100 Millionen Menschen im Jahr 2020 in die extreme Armut prognostiziert. Langfristige Fortschritte bei der Armutsbekämpfung stehen vor einer Umkehrung, was im Widerspruch zum SDG-Target der UN steht, die extreme Armut bis 2030 zu beseitigen (1).
Die meisten dieser Auswirkungen werden durch Unterbrechungen von wirtschaftlichen Aktivitäten, Verkehr und sozialen Kontakten verursacht. Solche Unterbrechungen können durch Lockdown-Regeln oder durch einen ungeordneten Prozess der Kontaktvermeidung und des Vertrauensverlustes entstehen. In Ländern mit niedrigem und mittlerem Einkommen stehen die Entscheidungsträger(innen) oft vor dem düsteren Dilemma, entweder zuzulassen, dass das Virus seinen Tribut fordert, oder als Nebeneffekt eines Lockdowns die Ernährungssicherheit und die über COVID-19 hinausgehende Gesundheitsversorgung zu gefährden.
Makroebene
Welche Gesamtstrategien sind erfolgreich und welche Probleme und Lösungen zeigen Modellprojektionen auf?
Ein frühes Modellszenario zeigte, dass die COVID-19-Pandemie ohne Eindämmungsmaßnahmen etwa 40 Millionen Menschenleben im Jahr 2020 gefordert haben könnte, diese Zahl mit Eindämmungsmaßnahmen jedoch auf etwa 4 Millionen zu reduzieren war (1) (siehe auch unseren Artikel zu dieser Studie). Dies lag nah bei einer späteren, weiter ausgearbeiteten Modellrechnung von 2,09 Millionen diagnostizierten Todesfällen bzw. 4,19 Millionen gesamten Todesfällen bis Ende 2020, die die ergriffenen Gegenmaßnahmen berücksichtigte. Bis April 2022 prognostiziert dasselbe Modell 6,59 Millionen bestätigte Todesfälle bzw. 13,9 Millionen Todesfälle insgesamt. Verschiedene Szenarios dieser Studie zeigen, dass schwerere Krankheitsverläufe durch die Omikron-Variante zu einer höheren Zahl von Todesfällen führen würden, während eine dritte Impfstoffdosis oder weniger Zurückhaltung gegenüber der Impfung zu einer etwas geringeren Zahl von Todesfällen führen würde, und ein 80%iges Maskentragen würde die Zahl der Todesfälle sogar noch stärker reduzieren (2) (s. Diagram unten). Dies dürfte darauf zurückzuführen sein, dass Gesichtsmasken schneller produziert und verteilt werden können und schneller Wirkung zeigen als Impfstoffe.
(1) Walker et al.
(2) IHME.
Projizierte globale COVID-19-Todesfälle bis April 2022

Quelle: IHME 2021 (Aktualisierung alle zwei Wochen).
Für die kommenden Monate ist es absolut entscheidend, Präventionsmaßnahmen wie das Tragen von Masken und Physical Distancing aufrechtzuerhalten oder zu erweitern sowie gleichzeitig die COVID-19-Impfprogramme fortzusetzen und auszuweiten, da diese bisher anscheinend nicht ausreichen, eine Herdenimmunität zu erreichen und aufrechtzuerhalten.
*
Allgemeine Informationsquellen zu COVID-19 (englisch):
- CDC
- ECDC
- IHME
- JHU
- MOHW, Südkorea
- Our World in Data
- WHO global, Afrika, Amerika, Südostasien, Europa, Östliches Mittelmeer, Westlicher Pazifik
Siehe auch unseren Artikel "Wie schwerwiegend ist die COVID-19-Pandemie, und wie lange muss sie eingedämmt werden?"
Haftungsausschluss: Die in diesem Dokument enthaltenen Informationen stellen keine medizinische Beratung dar und erfolgen trotz sorgfältiger Zusammenstellung ohne jegliche Gewähr. Für eine medizinische Beratung konsultieren Sie bitte eine Ärztin/einen Arzt.
Vorgeschlagene Zitierweise:
Global2030: Die COVID-19-Pandemie und Ansatzpunkte ihrer Bekämpfung. Berlin, Global Challenges Initiative e. V., 2021. (www.global2030.net/news/covid19_de.html).
